Бессонница - стойкое нарушение количества и качества сна с клинически значимыми дневными последствиями: усталостью, когнитивным и эмоциональным снижением. Возникает при благоприятный условиях. Распространённость у взрослых достигает 30%. При длительности симптомов свыше 3 месяцев важно обратиться к врачу: заболевание снижает работоспособность и повышает риски для здоровья.
«Инсомния - это медицинский диагноз с чёткими критериями, а не просто "плохой сон"; поведенческая терапия и корректная диагностика помогают большинству пациентов вернуться к устойчивому, восстановительному сну». - Маркова Мария Николаевна, профессор-невролог
Бессоница - это расстройство, при котором регулярно отмечаются затруднения засыпания, удержания сна или пробуждения с ощущением невыспанности и дневными нарушениями. При нарушениях страдает восстановительная функция: тело и мозг не получают достаточного отдыха. Это ведёт к утомляемости, раздражительности и снижению сосредоточенности. Диагноз ставится при стойких симптомах при доступных возможностях для вечерного засыпания и наличии дневного ухудшения.
Поэтому при симптомах от 3–4 недель, влияющих на учебно‑профессиональную деятельность и повседневное функционирование, требуется медицинская оценка. Организм реагирует на хроническуюБессонницу повышенной утомляемостью, раздражительностью и снижением внимательности и концентрации - это отражается на едедневной жизни человека. Если бессонница длится от двух-трех недель и мешает обычной активности, это повод обратиться к специалисту.
«Бессонница - диагноз, а не просто "плохой сон", и он поддаётся лечению».
Ключевые симптомы бессонницы включают:
Критерии требуют частоты больше или равно 3 раза в неделю, длительности больше или равно 3 месяца (для хронической формы) и дневных нарушений при адекватных условиях сна. Симптомы по дням могут колебаться: часто усиление к концу рабочей недели.
Острая (кратковременная): от нескольких ночей до 2–4 недель, часто связана со стрессорами или сменой часовых поясов. Хроническая: Более 3 месяцев с частотой чаще 3 ночей в неделю.
Длительность - ключ к тактике: недели - наблюдение и коррекция режима; месяцы - обращение к врачу.
Современные руководства используют подход «хроническая бессонница с коморбидностями» без жёсткого деления на первичность/вторичность. Первичная бессонница - самостоятельное состояние без явной причины. Вторичная - следствие других проблем: депрессия, тревога, боль, апноэ, медикаменты. Правильная классификация помогает выбрать лечение.
Пресомническая: затруднённое засыпание. Интрасомническая: пробуждения ночью. Постсомническая: ранний подъём и ощущение недосыпания. Часто встречаются смешанные варианты - это влияет на выбор терапии и ожидания по результатам.
| Тип классификации | Виды | Ключевые характеристики и типичные триггеры |
|---|---|---|
| Длительность | Острая / Хроническая | Острая: до 2–4 недель, стресс; Хроническая: от 3 мес, часто тревога/депрессия, хроническая боль, сменная работа |
| Происхождение | Коморбидная модель | Часто сочетается с психическими и соматическими расстройствами; пересмотр отходит от «первичная/вторичная» |
| Клиническая картина | Пресомническая / Интрасомническая / Постсомническая | Засыпание более 30 мин; многократные пробуждения; ранний подъём и низкая восстановительность |
Хроническая бессонница опасна накопительными последствиями: повышается риск гипертонии и сердечно‑сосудистых событий, формируется инсулинорезистентность и увеличивается вероятность ожирения и диабета 2 типа; усиливаются тревога и депрессия, снижается иммунная защита.
«Метаанализы показывают повышенный риск Сердечно-сосудистых заболеваний при хронической бессонице, особенно при коротком сне менее 6 ч:
«Риск гипертонии значительно выше у фенотипов с низкой эффективностью сна меньше 5 часов.
Бессонница также может быть симптомом апноэ сна, гипертиреоза, болезни Паркинсона или синдрома хронической боли. При онкологических заболеваниях нарушения сна возникают из‑за боли, тревоги и терапии - рак не является прямым признаком бессонницы, однако при стойкой бессоннице с потерей веса, ночной потливостью или болевым синдромом необходима консультация. Ранняя диагностика и лечение бессонницы снижает риски и улучшают прогноз.
Базовый маршрут: первичную оценку проводит терапевт; профильная диагностика и лечение - сомнолог/невролог; при тревоге/депрессии - психотерапевт.
Алгоритм включает:
Маршрут диагностики бессонницы по шагам: обращение, дневник, анализы, полисомнография, план лечения Путь пациента: обращение → дневник → опросники/анализы → полисомнография → план лечения
Когнитивно‑поведенческая терапия бессонницы - метод первой линии с устойчивым эффектом: включает стимульный контроль, ограничение сна, когнитивную реструктуризацию и релаксацию, а также гигиена.
«Терапия обеспечивает стойкую ремиссию у 41% пациентов при монотерапии и до 67% при комбинации с фармакотерапией, с сохранением эффекта до 24 месяцев»
«Метаанализ показал улучшение индекса тяжести с 15,7 до 6,6 балла, эффективности сна +16%, снижение времени бодрствования -55% через 6 недель терапии
Эффект обычно формируется за 4–8 недель и сохраняется длительно.
Фармакотерапия показана при выраженных симптомах и как мост к терапии
Мелатонин: показан при циркадных расстройствах (сменная работа), у пожилых - формы с замедленным высвобождением. Не первая линия при хронических нарушениях сна без циркадного компонента.
Оценка рисков зависимости, дневной седативности и взаимодействий обязательна. Самолечение недопустимо.
Работа со стрессом, дыхательные практики, прогрессивная мышечная релаксация, светотерапия, регулярная аэробная нагрузка днём. Массаж и иглорефлексотерапия могут снизить напряжение как часть комплексного плана.
| Метод | Механизм действия | Срок эффекта | Уровень доказательности |
|---|---|---|---|
| Терапия | Изменение поведенческих и когнитивных паттернов; стимульный контроль, ограничение сна | 4–8 недель | A |
| Гигиена сна | Оптимизация режима, света, шума, температуры, ритуалов | 2–6 недель, как компонент | B |
| Снотворные (по назначению) | Фармакологическое усиление сна/снижение латентности | Дни–недели, короткие курсы | A |
Если ночные приступы паники нарушают сон, полезен материал «Паническая атака во сне».
Сомнолог ведёт диагностику и лечение нбессонницы и других расстройств сна; невролог исключает неврологические причины (периодические движения конечностей, нейродегенерация); психотерапевт работает с тревогой и депрессией; терапевт координирует базовое обследование; при храпе и апноэ - ЛОР/пульмонолог.

Первой линией -терапия, светогигиена, поведенческие техники; фармако - только по назначению акушера/сомнолога.
Избегать бензодиазепинов/Z‑препаратов из‑за падений/когнитивного влияния; приоритет - поведенческая терапия/светотерапия.
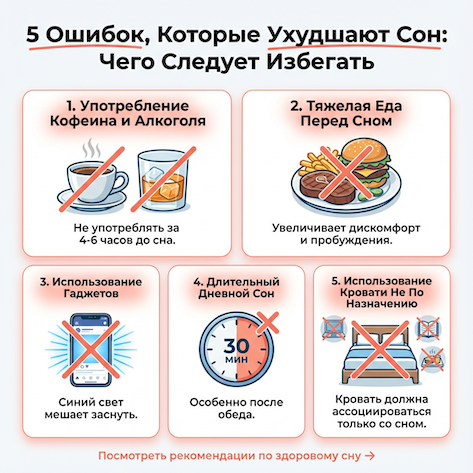
Яркий утренний свет, затемнение спальни, жёсткий режим сна и приёма стимуляторов.
Что делают в первые 24–72 ч.:
Стабилизация состояния, купирование острых симптомов, диагностика, подбор терапии.
Длительность пребывания: от нескольких дней до 2–3 недель в зависимости от тяжести.
Формат сопровождения родственников: регулярная связь, информирование о состоянии, участие в планировании выписки.
Контакты/время реагирования бригады: круглосуточно, выезд в течение 1–2 ч..
Обструктивное апноэ сна: громкий храп, паузы дыхания 10–120 секунд, пробуждения с удушьем; микропробуждения фрагментируют сон и вызывают заболевание у человека. Диагностика - полисомнография/кардиореспираторный мониторинг.
Синдром беспокойных ног: неприятные ощущения в ногах и позывы двигать ими в покое вечером; затрудняет засыпание, вызывает микропробуждения; помощь - коррекция дефицита железа (при низком ферритине), поведенческие методы, по показаниям - фармакотерапия.
Самостоятельный приём безрецептурных снотворных чреват для человека зависимостью, нарушением архитектуры сна, когнитивными побочными эффектами, аллергическими реакциями, рисками для печени/почек и маскировкой основного заболевания. Назначение, дозы и длительность - зона ответственности врача; в противном случае увеличивается риск ухудшения состояния).
Получите консультацию врачом: психотерапевт, психиатр, невролог — команда «Мосмед» подберёт индивидуальный план лечения. Работаем круглосуточно. Неотложная помощь. Полная анонимность. Не ставим на учет. Конфиденциальность данных.
Лицензия: [№ЛО-77-01-019955 от 28 мая 2020 года]
Адрес: [г. Москва, ул. Габричевского 5, корп. 3]
Телефон: +7 495 128-3899]
Режим работы: Круглосуточно
Автор: Передаева Мария Семеновна — Маркова Мария Николаевна, невролог, д.м.н., профессор клиники «Мосмед»; Стаж с 1989 года. Приём: клиника «Мосмед».
Рецензент: врач невролог, клиника «Мосмед» (30+ лет опыта).